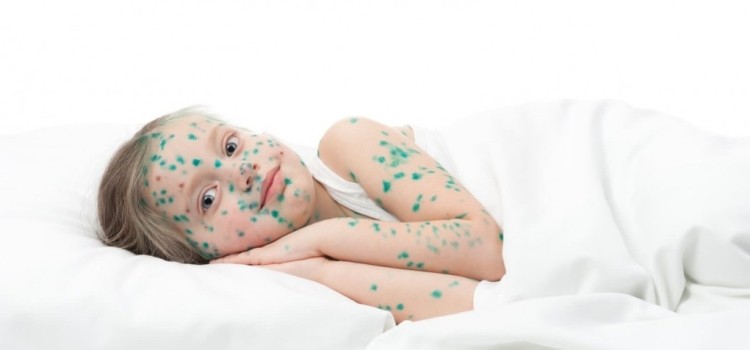
Ветряной оспой (народное название – ветрянка) называют острую инфекцию, характерным симптомом которой является кожная сыпь в виде мелких пузырьков. Согласно статистике, 9 из 10 взрослых перенесли инфекцию в детстве.
Рассмотрим первые симптомы и последующие признаки ветрянки у детей, возможные осложнения после болезни, фото высыпаний, схемы лечения и много другой полезной информации.
Причины, как передается
Свое название ветряная оспа получила за очень быстрое распространение. Ребенок заболевает, когда в организм воздушно-капельным путем попадает вирус герпеса третьего типа, который настолько большой, что виден даже в обычный световой микроскоп. Вирус присутствует в жидкости, наполняющей пузырьки, приблизительно на 3–4 день.
Источником инфекции является больной человек. Заразиться можно и от длительного и тесного контакта с больным, страдающим опоясывающим лишаем. Мать может передать инфекцию плоду.
Инкубационный период ветрянки у детей длится 7–21 день. Ребенок становится заразным, начиная с десятого дня инкубационного периода и до 5–7 дня после появления первых высыпаний. Во внешней среде возбудитель живет всего 10 минут. Он погибает от солнечного света, высоких температур, ультрафиолетового облучения. Заболевание уникально тем, что восприимчивость к нему составляет 100%.
В организм возбудитель попадает через дыхательные пути, внедряется в эпителиальные клетки, атакует лимфатические узлы, попадает в кровь.
Классификация видов и форм
В зависимости от формы различают типичную и атипичную ветрянку. Типичная ветрянка имеет легкое, среднетяжелое или тяжелое течение:
- Легкое течение – температура около 38 С, высыпаний немного (остаются приблизительно на 4 дня), несколько прыщиков может быть на слизистых.
- Среднетяжелое течение — наряду с повышенной температурой наблюдается интоксикация, обильные зудящие высыпания продолжаются 5 дней.
- Тяжелое течение – поражается не только кожа, причем даже на половых органах, но и слизистые. Помимо высокой температуры, возникает рвота, ребенок отказывается от пищи, высыпания продолжаются 9 дней.

Иногда ветрянка наслаивается на другие заболевания. Особенно опасно сочетание с энцефалитом: к основным симптомам присоединяются головные боли, которые отдают в руки и ноги, утомляемость, беспамятство, спутанность сознания. Тогда существует риск летального исхода.
К атипичным формам ветрянки относят:
- Геморрагическую — развивается у детей, страдающих геморрагическим диатезом. Отличие этой формы в том, что содержимое везикул — кровянистого характера, появляются кровоизлияния на коже, гематурия (повышенное содержание крови в моче), открываются носовые кровотечения.
- Рудиментарную – возникает в первые месяцы жизни новорожденного, характеризуется единичными высыпаниями, нормальной или субфебрильной температурой тела.
- Гангренозную — кроме основных высыпаний, присутствуют участки некроза и сухой гангрены.
Как распознать болезнь
Как начинается, проявляется и протекает ветрянка у детей, на какие симптомы и признаки стоит обратить внимание при подозрении на это заболевание?
Начинается болезнь остро. На него указывают неравномерные, беспорядочно расположенные высыпания. Каждый новый всплеск сыпи сопровождается повышением температуры, иногда до 39 С и выше. Иногда поражается даже конъюнктива глаза.
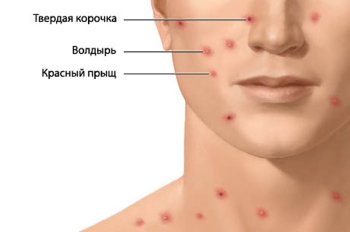
Оседая на коже, вирус вызывает отек, набухание и приводит к гибели клеток. От этого образуется полость, в которую попадает клеточная и межклеточная жидкость. Возникает везикула – так называют характерные пузырьки 2–4 мм в диаметре, которые подсыхают через 1–3 дня. Потом пораженное место покрывается темно-красной или коричневой корочкой, которая отпадает на 2–3 неделе.
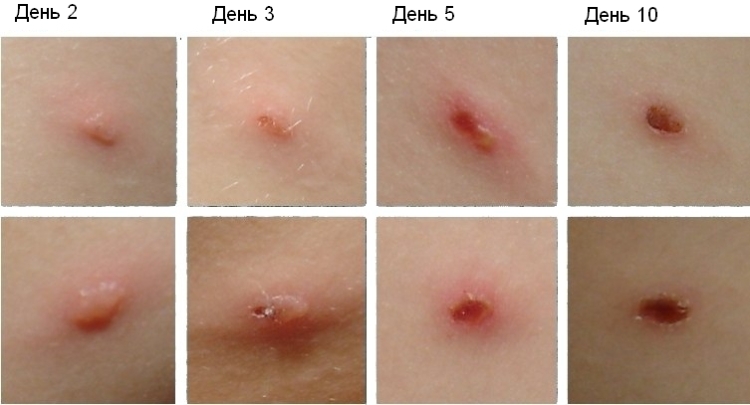
Некоторое время на том месте сохраняются красные пятна. Одновременно на одном и том же участке тела можно видеть и корочки, и новые пятна.
Высыпания на слизистых называют энантемой. Пузырьки быстро мацерируются, превращаются в маленькие язвы, которые имеют желтовато-серое дно и красный ободок.
Первоначально сыпью покрывается кожа волосистой части головы, а затем и все тело, за исключением подошв и внутренней части ладошек. Воспалительные элементы возникают хаотично. Параллельно могут увеличиваться лимфатические узлы.
Ребенок перестает быть заразным, если прекратились высыпания и образовались корочки.
Особенности течения у разных возрастов
Редко болеют ветрянкой дети первого года жизни. В этом возрасте инфекция может быть опасной, поскольку протекает с температурой, судорогами, кожными кровоизлияниями, иногда с потерей сознания. Есть риск, что пострадают внутренние органы – сердце, легкие, суставы, почки.
До года ребенка от инфекции бережет иммунитет матери, если та перенесла болезнь. А если нет, то таким женщинам при планировании беременности рекомендуют пройти вакцинацию.
Опасна ветрянка для беременных тем, что если инфицирование произошло в первые месяцы срока, то возможна гибель плода. В конце беременности вирус провоцирует преждевременные роды или врожденную ветряную оспу. Тогда болезнь протекает атипично и заканчивается смертью малыша.
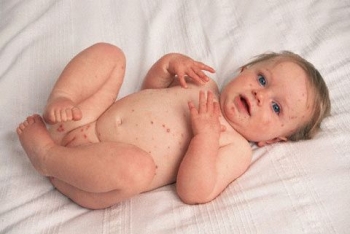
Ветрянка у детей в возрасте до одного года имеет такие особенности, симптомы и признаки:
- более длинный продромальный период;
- умеренные или выраженные симптомы интоксикации;
- вероятны общемозговые симптомы – повышенное внутричерепное давление, о котором говорит пульсация родничка, судорожная готовность и др.;
- высыпания — обильные, период каждого этапа длится 9, а не 5 дней;
- растет риск бактериальных осложнений.
Легкое течение характерно для детей от года до 12 лет. После этого симптоматика усиливается. Если у младших детей продромальные проявления заболевания не выражены, то в более старшем возрасте появлению сыпи предшествуют головные боли, лихорадка, боли в пояснично-крестцовом отделе.
Диагностика
При появлении сыпи следует обратиться к педиатру. Диагноз ставится на основании осмотра и изучения жалоб. В случае осложнений назначают анализы:
- вирусологический метод – позволяет выделить возбудителя;
- реакция иммунофлюоресценции (РИФ) – используется для обнаружения вирусных антител;
- иммунный анализ (ИФА) — помогает обнаружить специфические антитела к вирусу;
- генетический метод – обнаруживает ДНК-вирус;
- общеклинические анализы, иммунологическое обследование.
Что делать при этом заболевании и как его правильно лечить
При тяжелом течении ветрянки у детей детям до года необходимо постоянное наблюдение врача в условиях стационара.

В легкой форме врач рекомендует смазывать сыпь зеленкой и назначает жаропонижающие средства. Такое лечение можно проводить в домашних условиях. В остальных случаях показана этиотропная терапия, цель которой – уничтожить вирус.
Для лечения проявлений ветрянки у детей используют противовирусные препараты –Ацикловир (с 2 лет) или Валацикловир (с 12 лет).
Также показаны иммуностимуляторы (Интерферон) и иммуномодуляторы (Циклоферон). В тяжелых случаях вводят внутривенно иммуноглобулины. Если развилась вторичная бактериальная инфекция, проводится антибактериальная терапия цефалоспоринами 3 поколения.
При осложненном течении в первые 3–5 дней предписывают постельный режим.
Для скорейшего выздоровления необходимы гигиенические меры:
- гигиенические ванны или душ;
- обработка кожи зеленкой, слизистой рта раствором фурацилина, гидрокарбонатом натрия, сульфацилом натрия;
- при поражениях конъюнктивы используют препараты в форме мази – Ацикловир, Левомицетин или Тетрациклин.
Назначают также поливитаминные комплексы, пробиотики, энтеросорбенты, антигистиамины для снятия зуда, при кашле – аэрозоли, отхаркивающие, обильное щелочное питье. Курс медикаментозного лечения рассчитан на 2 недели.
Через месяц после выздоровления врач повторно осматривает ребенка. При необходимости назначается иммунологическое обследование, осмотр у других специалистов. На 2 недели после выздоровления ребенка освобождают от физических нагрузок.
Для укрепления защитных сил организма больному дают витаминно-минеральные комплексы, растительные адаптогены, назначают метаболическую терапию. На последующие 2 месяца отказываются от вакцинаций.
Прогноз и профилактика
Как правило, течение благоприятное: почти во всех случаях наступает полное выздоровление и формируется стойкий иммунитет. Но у некоторых людей вирус сохраняется в межпозвоночных нервных узлах и активизируется несколько лет спустя в форме опоясывающего лишая.
Детская инфекция в редких случаях осложняется воспалением легких, миокардитом, местным воспалением ветряночной сыпи, после которой на коже остаются рубцы, что при сниженном иммунитете даже приводит к сепсису. Последнее касается в большей мере взрослых.
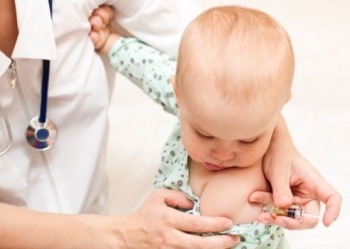
В качестве профилактики в экстренных случаях проводится вакцинация, которая разрешена детям после 1 года. Прививку от ветрянки детям вводят не позже чем через 96 часов (оптимальное время – 72 часа) после контакта с больным.
На рынке представлены два препарата, которые разрешено использовать со второго года жизни:
- Окавакс (доза – 1 раз 0,5 мл);
- Варилрикс (доза – 0,5 мл 2 раза с интервалом 42–70 дней).
Часто родители специально ведут своих детей в места, где есть носители вируса. Врачи не советуют так поступать.
Хоть и маленькая, но все же существует вероятность того, что заболевание будет протекать тяжело. Ребенок, борясь с зудом – одним из симптомов, может расчесывать пузырьки и занести инфекцию, и тогда необходимо лечение антибиотиками.
В основном переносят заболевание еще дошколятами. Если это произошло, то в группе объявляют карантин. Дети из такой группы не допускаются в помещения общего пользования — (спортивные, музыкальные классы), на прогулку выходят через отдельный вход. Также в группе проводятся карантинные мероприятия.
Узнайте больше о том, как появляется ветрянка у детей, о ее симптомах и лечении, из видео доктора Комаровского: