Основная функция легких – осуществлять газообмен, при котором происходит отдача углекислого газа и насыщение крови кислородом. Продвижение воздуха по разветвленным путям легких сопровождается его очищением от микроорганизмов, различных вредных примесей и мельчайших частиц пыли.
Любое нарушение сбалансированной работы приводит к затрудненному дыханию и проблемам с нормальной вентиляцией легких. Может возникнуть пневмония – опасное заболевание, до сих пор находящееся в списке болезней, часто приводящих к летальному исходу. Особенно если речь идет о детях.
Особенности болезни
Воспаление легких или пневмония — заболевание, возникающее при очаговых поражениях различных отделов легких. Независимо от вида и формы, отмечаются дыхательные расстройства и инфильтративные изменения, фиксирующиеся на рентгенограмме легких.
Наиболее часто встречается у детей до двух лет и взрослых, достигших пенсионного возраста. Но опасность развития заболевания повышается и у других возрастных групп в зависимости от предрасположенности организма, условий окружающей среды, острых и хронических болезней в анамнезе.
Медики отмечают, что частота постановки диагноза высока в раннем детском и дошкольном возрасте. В эти периоды количество случаев заболевания пневмонией достигает сорока на тысячу малышей. Постепенно, по мере взросления и перехода в старший школьный и подростковый возраст наблюдается значительное сокращение частоты развития воспаления легких.
По статистике, заболевает около десяти детей на тысячу. Подобная динамика отражает кризисные этапы, связанные с критическим периодом развития легочной системы, который длится до трехлетнего возраста, постепенно расширяющимися контактами ребенка и перестройкой организма у подростков.

Располагаться воспаление может в долях, сегментах, альвеолах или группах альвеол. Точное определение локализации возможно только с помощью рентгенологического обследования, при котором выявляются важные для лечения различия. Степень выраженности поражения ткани легких, наличие токсикоза и других осложнений говорит о тяжести заболевания, которое до сих пор остается в списке наиболее опасных для жизни детей.
По данным, приведенным в докладе Министерства здравоохранения, количество летальных исходов составляет около 13% на сто тысяч населения. Смертность детей до четырех лет превышает цифру в 30% на сто тысяч, а в подростковом возрасте — более 2%.
Информированность о видах и формах пневмонии, причинах возникновения, симптомах, способах лечения и мерах профилактики – действенный способ снижения частоты летальных случаев.
Причины возникновения
Частота развития пневмонии у детей увеличивается в холодное время года. Однако переохлаждение, тем более сильное и длительное, наблюдается редко. Родители, заботящиеся о своем малыше, не допускают подобных ситуаций. Поэтому речь о воспалении легких у детей, как о первичном заболевании, идет лишь в небольшом количестве случаев.

У большинства малышей пневмония вторична. Она развивается, как осложнение после перенесенных болезней: острых вирусных респираторных инфекций, гриппа и других, существенно снижающих иммунитет.
Слабый иммунитет – следствие пищевых отравлений, перенесенных травм, ожогов, оперативных вмешательств. Благоприятная, лишенная защиты среда способствует бактериальной атаке пневмококков, легионеллы, стрептококков, стафилококков у детей, патогенных грибов и хламидий.
Зеленую улицу инфекции дает существенно повысившийся уровень устойчивости к антибиотикам, противовирусным средствам, еще несколько лет назад считавшимся лучшими.
Важную роль в увеличении количества случаев воспаления легких играет ослабление общего состояния здоровья детей любого возраста. Основные причины:
- врожденные патологии;
- пороки развития;
- поражения центральной нервной системы различной степени тяжести;
- хронические тонзиллиты;
- рахит;
- дистрофия;
- синуситы;
- аденоиды;
- ВИЧ-инфекция;
- заболевания сердечно-сосудистой системы.
Несформированная дыхательная система – основная причина пневмонии у новорожденных и недоношенных детей. Врожденные пневмонии развиваются при проникновении микоплазмы, вируса герпеса, цитомегаловируса. Не менее опасен период родов, когда ребенку угрожает инфицирование стрептококками, хламидиями, кишечной палочкой, патогенными грибами, госпитальными инфекциями.
Внимание! Родители, лечащие влажный кашель у детей самостоятельно, могут совершить большую ошибку — дать малышу одновременно отхаркивающие и противокашлевые средства. Это может привести к пневмонии: первые лекарства увеличат количество мокроты в легких ребенка, а вторые заблокируют естественный рефлекс выхаркивания, отчего произойдет застой, крайне благоприятный для развития инфекции.
Не во всех случаях воспаления легких требуется госпитализация. При легкой форме возможно лечение в домашних условиях. Но при наличии таких осложнений, как дыхательная и сердечная недостаточность, нарушение сознания, падение артериального давления, отказ от кормления, прерывистое апноэ, признаки обезвоживания, госпитализация обязательна, поскольку существует определенная угроза жизни.
В этом видео доктор Комаровский подробно рассказывает о симптомах, первых признаках, диагностике, методах лечения и профилактике пневмонии легких у детей:
Классификация: формы и виды
Поскольку причиной воспаления легких могут быть различные факторы, медиками проведена сложная классификация заболевания. Точность определения вида и формы дает возможность назначения наиболее эффективного лечения.
Классификация по происхождению. В эту категорию входят:
- Амбулаторная или внебольничная пневмония. Развивается в привычных, домашних условиях.
- Госпитальная, или нозокомиальная. Проявляется после двухдневного пребывания в больничных условиях либо в двухдневный срок после выписки из стационара.
- Вентиляционная, наступающая после искусственной вентиляции легких.
- Врожденная, или внутриутробная, проявляющаяся в течение первых 72 часов жизни новорожденного;
- Аспирационная пневмония, возникающая на фоне попадания в дыхательные пути содержимого полости рта (слюны, еды и пр.).

Клинико-рентгенологическая форма:
- Очаговая – расположение инфильтратов, видимое на рентгенограмме в виде мелких очагов.
- Сегментарная — определяется совпадением инфильтративной тени с границами сегмента.
- Крупозная, или лобарная — диагностируется в случае поражения одной доли.
- Интерстициальная — преобладает патология в интерстициальной ткани.
Также классифицируются пневмонии по степени тяжести (I, II, III, IV, V). В данном случае по количеству баллов определяется риск летальности.
Берется во внимание наличие осложнений, определяющее неосложненную и осложненную пневмонию, характер течения, согласно которому диагностируется острая и затяжная формы, локализация. Определение односторонней или двусторонней пневмонии дает возможность значительно повысить эффективность лечения.

Как вовремя распознать
Определяют пневмонию до прихода врача по следующим симптомам:
- кашель – основной симптом развивающегося воспаления;
- боль в области ребер, особенно при давлении на них или во время лежания;
- вялость, отказ от еды и питья;
- высокая температура, в редких случаях этот симптом может отсутствовать;
- одышка, учащенное дыхание;
- дыхание напряженное, наблюдается участие дополнительной мускулатуры;
- бледность кожных покровов;
- синюшный оттенок кожи в области носогубного треугольника;
- ярко-красный цвет щеки, свидетельствующий о воспалительном процессе соответствующего легкого;
- предшествующее возникновению перечисленных симптомов ОРВИ.
По перечисленным симптомам и признакам можно предположить развитие пневмонии у детей грудного возраста (до года) и маленьких дошкольников.
Внимание! Побледнение кожи свидетельствует о бактериальном происхождении заболевания, покраснение — о вирусном.
В старшем возрасте при подозрении на пневмонию у детей обратите внимание не только на сухой или с отхождением мокроты зеленого оттенка кашель, но и на такие признаки, как:
- лихорадочное состояние;
- жалобы на головную боль;
- сильное потоотделение;
- одышка;
- озноб;
- боли по бокам грудной клетки;
- сильная слабость;
- тошнота и рвота;
- диарея;
- усиление сердцебиения.
Наличие даже минимального количества симптомов, предполагающих воспаление легких, требует безотлагательных действий. Самостоятельное лечение недопустимо.
Первое, что должны сделать взрослые – вызвать скорую помощь и врача-педиатра. Сообщите врачу, если у малыша режутся зубки, что температура превышает отметку в 38 градусов.
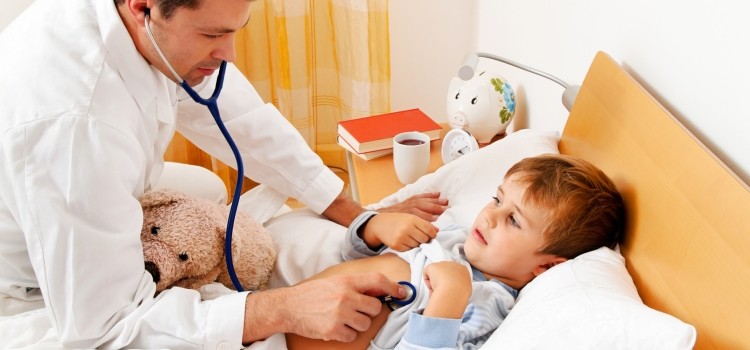
Прибывший врач осуществляет предварительный осмотр и назначает дополнительную диагностику в связи с тем, что выявить пневмонию только прощупыванием и прослушиванием бывает непросто.
Как определить начальные проявления болезни, понять, что у ребенка возможна пневмония, как она начинается, развивается и проявляется, смотрите на видео:
Как диагностировать
Кроме прощупывания грудной клетки, прослушивания стетоскопом, простукивания, используются такие методы диагностики, как рентгенологическое обследование, анализы крови и мочи. Если этого недостаточно, то дополнительно проводятся:
- исследование легочной слизи и мокроты;
- посев мокроты;
- анализ газового состава крови;
- томография;
- бронхоскопия;
- посев крови;
- биопсия;
- анализ для определения присутствия антител.
Эти методы позволяют точно установить причину инфекции и определить методику лечения.
Как лечить
Сколько лечится пневмония у детей, лежат ли с этой болезнью в больнице (стационаре) или можно оставаться дома? В амбулаторных условиях можно купировать только легкую форму, ничем не осложненную.
Длительность лечения острой формы пневмонии у детей по стандарту – три недели.
В условиях стационара ребенок получает на начальном этапе лечение с применением антибактериальных препаратов, таких как Цефтриаксон, Аугментин, Сумамед, Цефазолин, Супракс. Кроме указанных средств, показано лечение симптоматическими средствами Беродуал и Амброксол. Важно осуществлять общее укрепление организма.
Заболевание вирусной природы антибиотиками не лечат, если оно не осложнено сопутствующей бактериальной инфекцией.
Узнайте больше, стоит ли давать антибиотики при пневмонии у детей, из видео:
Назначаются противогрибковые средства для предотвращения развития вторичной грибковой инфекции или в случае, если именно она вызвала воспаление легких.
Далее ребенок получает назначение электрофореза с димексидом, ингаляций, инъекций витаминов. Находиться больной ребенок должен в отдельном помещении, чтобы избежать перекрестного инфицирования.
В среднем схема применения антибиотиков по возрастам выглядит так:

Прогноз своевременного лечения пневмонии благоприятный. Все зависит от быстрого обращения к врачу. Тяжелые формы хуже поддаются терапии, поэтому отказываться от помещения в условия стационара не следует.
Обязательно также строгое выполнение назначений, если заболевший малыш получает лечение дома. Только так можно гарантировать, что болезнь не будет прогрессировать, не появятся тяжелые осложнения, чреватые летальным исходом.