Пиелонефрит — часто диагностируемое среди детей заболевание, представляющее собой воспалительно-инфекционный процесс в почках и почечных лоханках. Патология способна развиваться в любом возрасте, однако чаще поражает пациентов раннего возраста, в несколько раз больше распространена среди девочек. Болезнь протекает с неприятной симптоматикой, способна вызывать многочисленные осложнения и требует обязательного качественного лечения.

Причины развития патологии
Основной причиной развития патологии становятся болезнетворные микроорганизмы, попадающие в инфицирующих дозах в почки. Заболевание вызывается:
- кишечной или синегнойной палочкой;
- энтерококками;
- энтеробактером;
- протеем;
- клебсиеллой;
- стафилококками;
- грибами рода Кандида;
- внутриклеточными паразитами (хламидиями и уреаплазмой);
- вирусом гриппа, Коксаки, аденовирусом.
Попадая в почечную систему, микроорганизмы активно и быстро размножаются. При хроническом пиелонефрите могут обнаруживаться одновременно несколько возбудителей болезни.
Существуют несколько путей проникновения инфекции в организм: восходящий, лимфогенный, гематогенный. При восходящем заражение происходит в результате «поднятия» бактерий в почки из области гениталий, ануса, мочевого пузыря. Этот способ инфицирования чаще встречается у девочек.
Лимфогенный подразумевает распространение возбудителя заболевания посредством системы лимфообращения. При застое лимфы существует риск попадания в почки кишечной микрофлоры.
Заражение гематогенным способом происходит при распространении инфекции кровью после перенесенных отитов, пневмоний, бактериального эндокардита. Такой путь преобладает у новорожденных детей и грудничков.
При сильном иммунитете организм способен справляться с болезнью самостоятельно. Пиелонефрит у детей прогрессирует при ослаблении защитных сил организма, вызванном:
- осложнениями при беременности и родах матери;
- кратковременным грудным вскармливанием;
- преждевременным введением прикорма;
- дефицитом витаминов и минералов;
- заболеваниями дыхательных путей, ЛОР-органов, протекающими в хронической форме;
- наследственной предрасположенностью.
Дополнительными факторами, способствующими развитию заболевания, становятся переохлаждения, глистные инвазии, период прорезывания зубов, нарушения мочеиспускания.
Пиелонефрит у детей: симптомы и лечение требуют самого серьезного отношения. При отсутствии должного подхода патология чревата развитием опасных осложнений — нефросклероза, гидронефроза, почечной недостаточности.
Наибольшему риску развития в организме инфекционных процессов дети подвергаются в «критические» периоды (до 2-летнего возраста, с 4–5 лет до 7, в подростковые годы).
Классификация и основные симптомы
Пиелонефрит у детей может быть:
- Острым, имеющим выраженную симптоматику и неспецифическую природу.
- Хроническим, протекающим с ремиссиями и обострениями.
- Гнойным.
В зависимости от причины возникновения патологии она может быть первичной (протекающей на фоне патологий мочевыводящих органов) и вторичной (возникающей на фоне присутствия других почечных заболеваний, аномалий строения). Патология может быть односторонней и двусторонней.
Односторонний пиелонефрит преимущественно протекает при благоприятном прогнозе, так как вторая почка способна самостоятельно справляться с очищением организма. Для двусторонней формы болезни характерно более тяжелое протекание, с развитием осложнений.
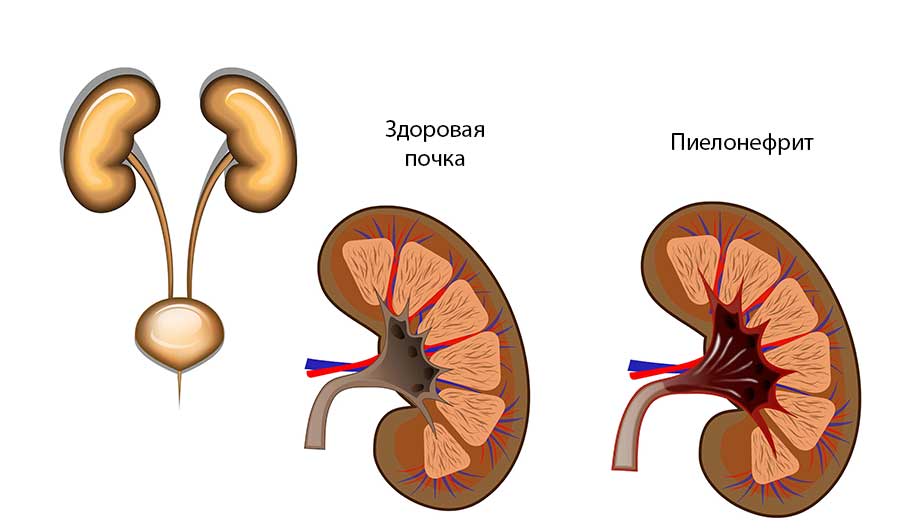
Если развивается пиелонефрит, симптомы у детей зависят от остроты и тяжести воспалительного процесса, возраста пациента и наличия сопутствующих патологий. При острой форме заболевания наблюдается появление:
- повышенной t тела (до 38°C и выше);
- выраженной лихорадки;
- тошноты и рвоты;
- синих пятен под глазами;
- болезненности в животе или в пояснице;
- мутной, неприятно пахнущей мочи.
Реже наблюдаются нарушения мочеиспускательного процесса (недержание, частые позывы, жжение), отеки лица или век, диарея, побледнение кожных покровов, потеря аппетита, повышенное выделение пота (гипергидроз).
Пиелонефрит у детей младшего возраста всегда протекает с более выраженной симптоматикой. В 3–4 года боли часто локализуются в области пупка и живота. У пациентов постарше болезнь проходит с тянущими болезненными ощущениями в поясничном отделе, внизу живота, в боку, усиливающимися при смене положения тела. Иногда воспаление почек способно протекать бессимптомно.
При хроническом пиелонефрите симптомы болезни проявляются в виде повышенной утомляемости, подавленности, бледности, астенизации. Латентная (скрытая) форма часто дает о себе знать измененным составом мочи (возросшим количеством лейкоцитов, белка, присутствием бактерий). Обе разновидности заболевания нередко становятся причиной замедленного развития детей младшего возраста.
Острый пиелонефрит у детей может осложняться одновременным протеканием апостематозного нефрита, паранефрита, карбункула почки, пионефроза, сепсиса. Длительное отсутствие лечения при хронической форме болезни нередко приводит к развитию тяжелых патологий.
Диагностика заболевания
С целью подтверждения диагноза «пиелонефрит» потребуются следующие диагностические мероприятия:
- сдача пациентом общего и биохимического анализов крови, мочи;
- проведение суточного диуреза;
- исследование урины по Зимницкому, Нечипоренко, Амбурже;
- бакпосев мочи, исследование на наличие вирусов и грибов;
- антибиотикограмма;
- УЗИ мочевыводящих путей;
- цистометрия (исследования функции мочевого пузыря);
- урография;
- цистография;
- компьютерная томография.
Дифференциальная диагностика пиелонефрита проводится с такими заболеваниями как острый гломерулонефрит, аппендицит, сепсис, цистит.
Диагностировать хронический пиелонефрит в большинстве случаев удается сложнее. С этой целью дополнительно прибегают к провокационным пробам с преднизолоновым тестом, рентгеноурологическим методам обследования (экскреторной урографии, телевизионной пиелоскопии, микционной цистоурографии), иммунофлюоресцентным методам исследования мочи и крови с целью выявления в них антител к возбудителю болезни.
Способы лечения
Лечение пиелонефрита у детей проводится комплексно, и состоит из:
- соблюдения постельного режима и диеты;
- антибиотикотерапии;
- применения уроантисептиков, жаропонижающих средств, спазмолитиков, нестероидных противовоспалительных препаратов.
Постельный режим необходим в первую очередь пациентам, у которых наблюдается повышение t тела одновременно с интенсивными болями в области поясницы и живота. Диета при пиелонефрите у детей уменьшает нагрузку на почки, способствует коррекции обменных нарушений. С этой целью показан стол № 5, основанный на расширении питьевого режима и обычном употреблении соли. Предпочтение отдается белково-растительным продуктам. Если у пациента нарушены функции почек или развиваются обструктивные явления, количество соли и жидкости минимизируют.
Длительность антибиотикотерапии в среднем составляет 4 недели, и строится на регулярной смене препарата. Чаще всего назначаются:
- Цефтриаксон.
- Цефодекс.
- Цефотаксим.
- Цефуроксим.
Перечисленные лекарства применяются внутримышечно или внутривенно. В процессе лечения обязателен тест на чувствительность микроорганизмов к выбранным препаратам.
Уроантисептики не относятся к антибиотикам. Они способствуют обеззараживанию мочевых путей, уничтожению бактерий и прекращению их роста. При лечении детей применяют Палин, Невиграмон, Нитроксолин. Длительность приема: 7–14 дней. После курса уроантисептиков 1–2 месяца необходимо принимать Канефрон, почечный сбор, брусничный лист.
При повышенной температуре применяются жаропонижающие (Панадол, Парацетамол, Ибупрофен, ректальные суппозитории). При болях обязательными становятся спазмолитики. Среди нестероидных противовоспалительных препаратов используются Вольтарен, Ортофен.
Лечение и острого, и хронического пиелонефрита нередко проводят в стационаре на протяжении 4-х и более недель. В случае диагностирования пузырно-мочеточникового рефлюкса или аномалий, сопровождающихся обструкцией, рекомендуется оперативное вмешательство.
После выписки состояние ребенка должны постоянно отслеживать участковый педиатр и нефролог. Эти специалисты ставят пациента на учет, контролируют выполнение рекомендаций, данных в стационаре, и, при необходимости, дополняют их.
После выписки ребенок должен 1 раз в месяц сдавать мочу для проведения общего анализа, и регулярно выполнять УЗИ почек. У пациентов с хронической формой патологии обязательно проводят терапию уроантисептиками и антибиотиками в уменьшенных дозировках, фитотерапию (2-недельным курсом каждый месяц).
Профилактика пиелонефрита у детей
Действенную профилактику развития болезни можно обеспечить следующими действиями:
- своевременным лечением инфекционно-воспалительных заболеваний и ОРВИ;
- избеганием переохлаждений;
- ежедневным проведением личной гигиены;
- устранением стоматологических проблем на ранней стадии;
- регулярной сменой подгузников у детей младше 12 месяцев;
- укреплением иммунитета;
- вакцинацией по возрастным показателям.
При своевременной постановке диагноза и комплексном подходе к лечению острого пиелонефрита благоприятный прогноз сохраняется у 95–97% больных. У большинства пациентов наступает полное выздоровление, а в хроническую форму патология переходит только в 3–5% случаев.